24 maart 2026 is de 31e Wereld Tuberculosedag. De Wereldgezondheidsorganisatie (WHO) heeft het wereldwijde thema voor dit jaar bekendgemaakt als“Ja! We kunnen tuberculose uitroeien!”waarbij benadrukt wordt dat krachtig leiderschap van de overheid, aanhoudende politieke betrokkenheid en gecoördineerde actie vanuit meerdere sectoren essentieel zijn om een einde te maken aan de tuberculose-epidemie.

Wereldwijde vooruitgang en resterende uitdagingen
Volgens het Global Tuberculosis Report 2025 heeft de wereldwijde tuberculosebestrijding in 2024 een belangrijke mijlpaal bereikt, met zowel iHet aantal gevallen en sterfgevallen neemt af.voor het eerst sinds de COVID-19-pandemie.
Een geschatte10,7 miljoen mensenIn 2024 ontwikkelde zich tuberculose, waaronder 54% mannen, 35% vrouwen en 11% kinderen en adolescenten. Onder deze gevallen was ongeveer619.000 (5,8%)waren tevens besmet met hiv, en390.000 (3,6%)het ging om multiresistente of rifampicine-resistente tuberculose (MDR/RR-TB).
Tuberculose veroorzaakte ongeveer1,23 miljoen dodenIn 2024 bleef tuberculose wereldwijd de belangrijkste infectieuze doodsoorzaak en overtrof daarmee COVID-19. Na drie jaar van stijgingen tussen 2021 en 2023 daalde de wereldwijde incidentie van tuberculose in 2024 met bijna 2%, wat een geleidelijk herstel van de tuberculosezorg weerspiegelt.[1]
Geografisch gezien,67% van de gevallenwaren geconcentreerd in acht landen: India, Indonesië, de Filipijnen, China, Pakistan, Nigeria, de Democratische Republiek Congo en Bangladesh.
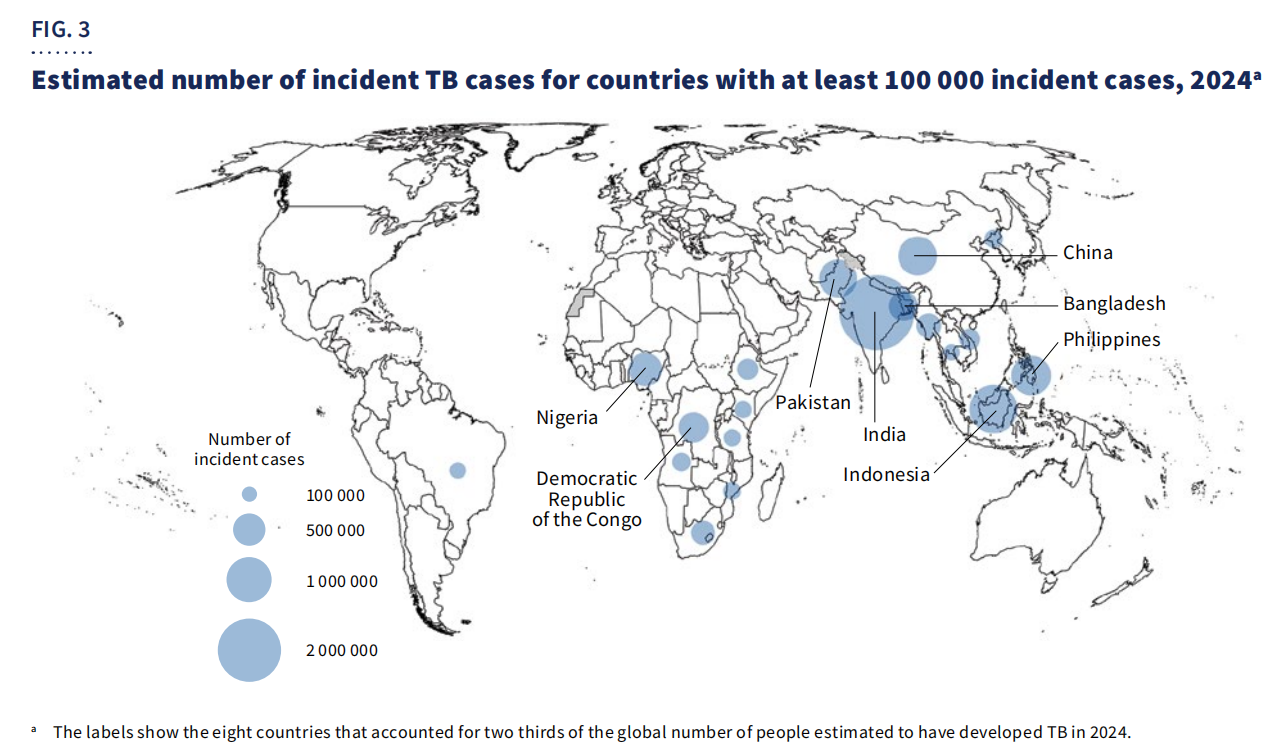
Ondanks de vooruitgang blijft tuberculose een belangrijke doodsoorzaak onder mensen met hiv en een grote factor in de sterfte als gevolg van antimicrobiële resistentie. De wereldwijde financiering blijft ontoereikend, met slechts5,9 miljard dollarbeschikbaar in 2024—ver onder deJaarlijkse doelstelling van 22 miljard dollargepland voor 2027.
Deze cijfers benadrukken de dringende noodzaak om tuberculosebestrijdingsprogramma's wereldwijd te versterken, met de nadruk op het uitbreiden van de toegang tot diagnostiek, het verbeteren van de behandelresultaten en het aanpakken van de sociale factoren die de overdracht van tuberculose bevorderen. Om de doelstellingen van de End TB Strategy te bereiken, blijft robuuste internationale samenwerking en politieke wil nodig.
Mycobacterium tuberculosis: Pathogenese en classificatie
Mycobacterium tuberculosis (MTB/M. tuberculosis) is de belangrijkste en meest voorkomende ziekteverwekker die verantwoordelijk is voor tuberculose (TB). De bacterie kan het menselijk lichaam binnendringen via de luchtwegen, het spijsverteringskanaal of beschadigde huid en slijmvliezen, waarbij meerdere organen worden geïnfecteerd en verschillende vormen van TB ontstaan. Longtuberculose, die voornamelijk via druppeltjes wordt overgedragen, is verantwoordelijk voor meer dan 80% van de TB-gevallen. Veelvoorkomende symptomen zijn hoesten, slijmproductie en bloed ophoesten. Na infectie in de longen kan de bacterie zich via de bloedbaan verspreiden naar meerdere systemen, wat mogelijk kan leiden tot tuberculose van het skelet, de urinewegen of het maag-darmkanaal.[2]
MTB behoort tot het geslacht Mycobacterium, waartoe ook de volgende bacteriën behoren:
- Mycobacterium tuberculosis-complex (MTBC): Bestaat uit onder andere M. tuberculosis, M. bovis, M. africanum, M. canettii en M. microti. Hoewel M. tuberculosis de voornaamste oorzaak van tuberculose is, kunnen M. bovis en M. africanum de ziekte ook veroorzaken.
- Niet-tuberculeuze mycobacteriën (NTM).
- Mycobacterium leprae, de veroorzaker van lepra.
Laboratoriumdiagnostische benaderingen
Een accurate en tijdige diagnose is essentieel voor een effectieve bestrijding van tuberculose. De Wereldgezondheidsorganisatie benadrukt datSnelle moleculaire diagnostische technologieën hebben de detectie van tuberculose fundamenteel veranderd door een zeer gevoelige en specifieke identificatie van ziekteverwekkers mogelijk te maken, terwijl tegelijkertijd resistentie tegen geneesmiddelen wordt opgespoord.[1].
- Microscopie en kweeke: Kweek blijft de gouden standaard voor de diagnose van tuberculose, omdat het een definitieve identificatie van levensvatbare organismen mogelijk maakt en ondersteuning biedt voor geneesmiddelgevoeligheidstesten en genomische analyses. Vanwege de trage groeisnelheid van Mycobacterium tuberculosis duren de resultaten echter doorgaans 2 tot 8 weken, waardoor de klinische bruikbaarheid ervan bij urgente besluitvorming beperkt is.
-Immunologische testen: Immunologische methoden, waaronder de tuberculinehuidtest (TST) en interferon-gamma-release-assays (IGRA's), detecteren de immuunreactie van de gastheer op een tuberculose-infectie. Hoewel deze testen nuttig zijn voor het identificeren van een latente infectie, kunnen ze geen betrouwbaar onderscheid maken tussen een actieve en een eerdere infectie en hebben ze daarom een beperkte diagnostische specificiteit in gebieden met een hoge prevalentie.
-Moleculaire diagnostiek (NAAT): DNA-gebaseerde testen zoals nucleïnezuuramplificatie (NAAT) worden aanbevolen vanwege hun hoge gevoeligheid en specificiteit.
-Gerichte Next-Generation Sequencing (tNGS): Gerichte sequentiebepalingstechnologieën bieden een hoge-resolutie-identificatie van resistentie-geassocieerde mutaties. De WHO-richtlijnen bevelen tNGS aan als een geavanceerd hulpmiddel voor de detectie van geneesmiddelresistentie na de diagnose, ter ondersteuning van precisiebehandelingsstrategieën [3].
-Metagenomische Next-Generation Sequencing (mNGS): Metagenomische sequencing maakt een onbevooroordeelde detectie van een breed scala aan pathogenen mogelijk zonder voorafgaande selectie van het doelwit. Deze aanpak is met name waardevol in complexe of onduidelijke klinische scenario's, waaronder gemengde infecties en immuungecompromitteerde patiënten, waar conventionele diagnostiek mogelijk ontoereikend is.
De WHO benadrukt verder dat microbiologische bevestiging essentieel is voor het starten van een passende therapie en het verbeteren van de resultaten voor de patiënt, waarmee het belang van de integratie van geavanceerde moleculaire diagnostiek in tuberculosebestrijdingsprogramma's wordt onderstreept [1].
Uitgebreide moleculaire diagnostische oplossingen van Macro- & Micro-Test
1.Multiplex PCR-detectie voor tuberculose en resistentie tegen geneesmiddelenTBC
| Productcode | Productnaam | Certificering |
| HWTS-RT001 | Detectiekit voor Mycobacterium tuberculosis-DNA (fluorescentie-PCR) | CE |
| HWTS-RT137 | Detectiekit voor mutaties die resistentie tegen isoniazide veroorzaken bij Mycobacterium tuberculosis (smeltcurve). | CE |
| HWTS-RT074 | Detectiekit voor nucleïnezuur- en rifampicineresistentie van Mycobacterium tuberculosis (smeltcurve) | CE |
| HWTS-RT102 | Nucleïnezuurdetectiekit gebaseerd op Enzymatic Probe Isothermal Amplification (EPIA) voor Mycobacterium tuberculosis | CE |
| HWTS-RT144 | Detectiekit voor gevriesdroogde nucleïnezuur van het Mycobacterium tuberculosis-complex (enzymatische probe-isotherme amplificatie) | CE |
| HWTS-RT105 | Detectiekit voor gevriesdroogd Mycobacterium tuberculosis-DNA (fluorescentie-PCR) | CE |
| HWTS-RT147 | Detectiekit voor nucleïnezuur- en rifampicine-, isoniazideresistentie van Mycobacterium tuberculosis (smeltcurve) | CE |
Wanneer er een sterk klinisch vermoeden bestaat van tuberculose (TBC), danHWTS-RT147Deze test wordt aanbevolen voor de kwalitatieve detectie van MTB-infectie en multiresistente tuberculose (MDR-TB). Deze test identificeert mutaties in derpoB-gen, wat leidt tot resistentie tegen rifampicine (RIF), en mutaties in dekatG- en InhA-genendie geassocieerd worden met resistentie tegen isoniazide (INH). Het biedt een efficiënte, eenmalige test voor zowel MTB als MDR-TB, met interne kwaliteitscontrole om vals-negatieve resultaten te minimaliseren en snelle en nauwkeurige resultaten te garanderen.
2.PTNseq-gerichte sequentiebepaling voor respiratoire pathogenen en resistentieprofilering
| Productcode | Productnaam | Specificaties. |
| HWKF-TS0001 | PTNseq Bloedbaaninfectie Pathogen Genverrijkingskit | 24 testen/kit |
| HWKF-TS0002 | PTNseq Centraal Zenuwstelsel Infectie Pathogene Micro-organismen Genverrijkingskit | 24 testen/kit |
| HWKF-TS0003 | PTNseq Respiratory Infection Pathogen Gene Enrichment Kit | 24 testen/kit |
| HWKF-AT0003 | PTNseq Respiratory Infection Pathogenic Microorganisms Automated Enrichment Library Construction Kit (ONT) | 24 testen/kit |
| HWKF-TS0004 | PTNseq Breedspectrum Genverrijkingskit voor infectieuze pathogenen | 24 testen/kit |
| HWKF-TS0005 | PTNseq Ultra-Broad-Spectrum Infectious Pathogenic Microorganism Gene Enrichment Kit | 24 testen/kit |
| HWKF-TS0151 | Mycobacterium-typering en genverrijkingskit voor geneesmiddelresistentie (meervoudige amplificatiemethode) | 24 testen/kit |
In gevallen van gemengde luchtweginfecties (waaronder infecties van de bovenste en onderste luchtwegen, tuberculose en chronische luchtwegaandoeningen), of wanneer analyse van genen voor geneesmiddelresistentie vereist is (bijvoorbeeld bij vermoedelijke geneesmiddelresistente tuberculose),PTNseq-serie voor gerichte, snelle gendetectiekan worden toegepast. PTNseq is gebaseerd op geavanceerde gerichte sequentiebepalingstechnologie en maakt gebruik van ultra-multiplex PCR om specifieke doelsequenties te verrijken, in combinatie met high-throughput sequentiebepaling en nanopore-technologie van de derde generatie voor uitgebreide identificatie van pathogenen en profilering van geneesmiddelresistentie.
Het systeem maakt gebruik van gepatenteerde, zeer specifieke primers voor ultra-multiplex amplificatie van doelgenen. Ondersteund door een eigen database en intelligente bio-informatica-algoritmen, biedt het nauwkeurige identificatie van pathogenen, samen met analyse van resistentie tegen geneesmiddelen en virulentiegenen. Gerichte verrijking vermindert interferentie van gastheer-DNA, waardoor de gevoeligheid in monsters met een hoge menselijke achtergrond wordt verbeterd en effectieve detectie van lastige doelen zoals mogelijk wordt.Mycobacterium tuberculosis, schimmels, intracellulaire bacteriën, RNA-virussen en resistentie- of virulentiegenen.
PTNseq bereikt een detectielimietzo laag als 100 kopieën/mlen dekt175 veelvoorkomende luchtwegpathogenen, waaronder 76 bacteriën, 73 virussen, 19 schimmels, 7 mycoplasma's, en ookChlamydia, Rickettsiaen 54 genen voor geneesmiddelresistentieHet paneel omvat deMycobacterium tuberculosiscomplexe en belangrijke niet-tuberculeuze mycobacteriën.
De PTNseq-serie combineert een hoge gevoeligheid met kosteneffectiviteit, waardoor de detectie van pathogenen verbetert en geïndividualiseerde antimicrobiële therapie wordt ondersteund, terwijl tegelijkertijd antimicrobiële resistentie wordt tegengegaan. Geïntegreerd met het volledig geautomatiseerde systeem voor de preparatie van gensequentiebibliotheken (AIOS), biedt het een gestroomlijnde oplossing voor gebruik in het ziekenhuis, met een doorlooptijd van slechts 6,5 uur van monster tot resultaat.

3. Metagenomische sequentiebepaling voor de detectie van een breed scala aan pathogenen
| Productcode | Productnaam | Specificaties. |
| HWKF-MN0011 | Metagenomische pathogeendetectiekit (DNA-Illumina) | 24 testen/kit |
| HWKF-MN0018 | Metagenomische pathogeendetectiekit (DNA-MGI) | 24 testen/kit |
| HWKF-MN0021 | Metagenomische pathogeendetectiekit (DNA-ONT) | 24 testen/kit |
| HWKF-MN0012 | Metagenomische pathogeendetectiekit (RNA-Illumina) | 24 testen/kit |
| HWKF-MN0019 | Metagenomische pathogeendetectiekit (RNA-MGI) | 24 testen/kit |
| HWKF-MN0022 | Metagenomische pathogeendetectiekit (RNA-ONT) | 24 testen/kit |
| HWKF-MN0013 | Metagenomische pathogeendetectiekit (DNA+RNA-Illumina) | 24 testen/kit |
| HWKF-AYM0013 | Metagenomische pathogeendetectie geautomatiseerde bibliotheekconstructie kit (DNA+RNA-Illumina) | 24 testen/kit |
| HWKF-MN0020 | Metagenomische pathogeendetectiekit (DNA+RNA-MGI) | 24 testen/kit |
| HWKF-MN0023 | Metagenomische pathogeendetectiekit (DNA+RNA-ONT) | 24 testen/kit |
Wanneer de klinische diagnose onduidelijk is,mNGS-pathogeen-gendetectie met hoge doorvoerDeze methode kan worden uitgevoerd op verschillende monsters van de patiënt, waaronder bronchoalveolaire spoelvloeistof, sputum, keeluitstrijkjes, bloed, pleuravocht, pus en weefselmonsters. De methode maakt gebruik van metagenomische sequentiebepalingstechnologie, waarbij verschillende monsters een gerichte voorbehandeling ondergaan, gevolgd door nucleïnezuurextractie met behulp van glasparels en celwandafbrekende enzymen, wat de extractie-efficiëntie verbetert. De sequentiebepaling is aangepast aan meerdere platforms, wat zorgt voor een hoog datavolume voor een verbeterde mNGS-gevoeligheid en integriteit van de assemblage. De gegevens worden geanalyseerd met behulp van een zelfontwikkelde database en intelligente algoritmen om detectie mogelijk te maken.meer dan 20.000 ziekteverwekkers, waaronder bacteriën, schimmels, virussen en parasieten, en levert informatie op over vermoedelijke pathogene micro-organismen. Deze methode is geschikt voor moeilijk te diagnosticeren, ernstig zieke of immuungecompromitteerde patiënten, inclusief de identificatie vanMTBcomplexEnNTMEn ook bij gemengde infecties. Het verbetert de detectie van ziekteverwekkers aanzienlijk en helpt bij het gericht inzetten van antibiotica in de klinische praktijk, waardoor een nauwkeurige diagnose van de infectie mogelijk wordt.
Conclusie
Hoewel er aanzienlijke vooruitgang is geboekt, blijft tuberculose een grote wereldwijde uitdaging voor de volksgezondheid, met name in de context van resistentie tegen geneesmiddelen, financieringstekorten en ongelijke toegang tot diagnostiek.
De WHO benadrukt dat het opschalen van de toegang tot snelle moleculaire diagnostiek en geavanceerde sequentietechnologieën essentieel is voor het bereiken van de doelstellingen van de End TB Strategy. Met voortdurende innovatie, investeringen en wereldwijde samenwerking is het beëindigen van tuberculose geen aspiratie meer, maar een haalbaar doel.
Referenties:
- Wereldgezondheidsorganisatie. Wereldwijd tuberculoserapport 2024/2025: diagnostische tests en behandeling.
- Wereldgezondheidsorganisatie. WHO-handleiding voor de selectie van door de WHO aanbevolen moleculaire snelle diagnostische tests voor de detectie van tuberculose en geneesmiddelresistente tuberculose.
- Wereldgezondheidsorganisatie. Geconsolideerde richtlijnen van de WHO inzake tuberculose: Module 3 – Diagnose (update 2024).
Geplaatst op: 24 maart 2026
