- 1. De wereldwijde last van baarmoederhalskanker en de uitdagingen op het gebied van screening
Baarmoederhalskanker blijft een grote wereldwijde uitdaging voor de volksgezondheid, ondanks dat het grotendeels te voorkomen is door effectieve screening en vroege interventie. Volgens de Wereldgezondheidsorganisatie (WHO) waren er in 2022 wereldwijd naar schatting 662.000 nieuwe gevallen en 349.000 sterfgevallen, waarmee het de vierde meest voorkomende kankersoort en de vierde belangrijkste doodsoorzaak door kanker onder vrouwen is. De ziektelast is onevenredig geconcentreerd in lage- en middeninkomenslanden (LMIC's), waar de incidentie- en sterftecijfers aanzienlijk hoger liggen dan in landen met een hoog inkomen. Dit is voornamelijk te wijten aan een gebrek aan hoogwaardige screeningsprogramma's en efficiënte opsporing en behandeling van voorstadia van kanker, in combinatie met:
-Afwezige of zwakke screeninginfrastructuur: Gebrek aan toegankelijke, kwaliteitsgegarandeerde screeningsdiensten.
-Beperkingen qua middelenBeperkte laboratoriuminfrastructuur, logistiek voor gekoelde producten en betrouwbare elektriciteitsvoorziening.
-Tekorten aan arbeidskrachtenEen tekort aan opgeleid laboratorium- en klinisch personeel.
-Vertragingen en verlies van follow-up: De vertragingstijd tussen het verzamelen van monsters en de beschikbaarheid van de resultaten leidt tot vertragingen in de klinische behandeling of tot het uitvallen van patiënten tijdens de follow-up[1].
2. Etiologie en moleculaire basis van baarmoederhalskanker
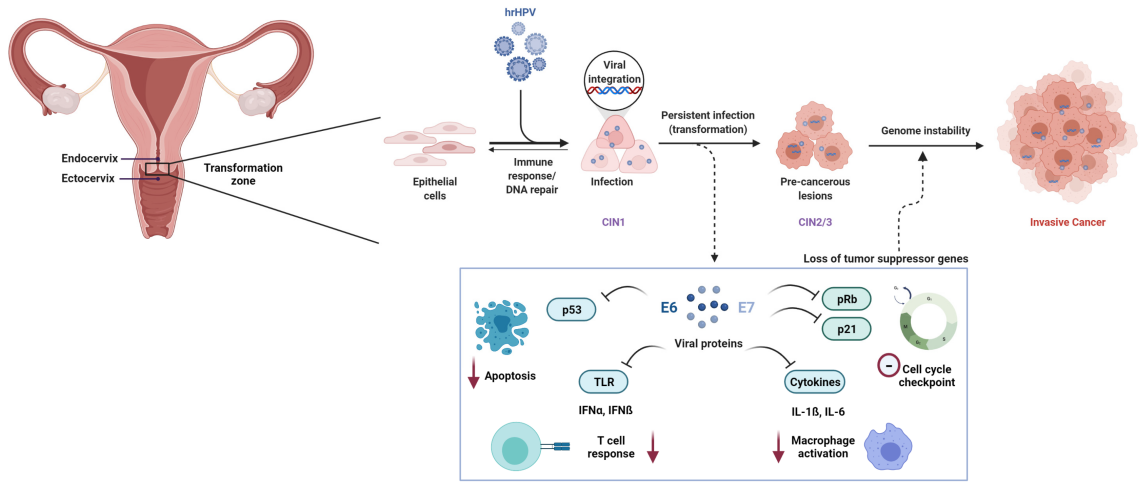
Een aanhoudende infectie met hoogrisico humaan papillomavirus (HR-HPV) is een noodzakelijke oorzaak van baarmoederhalskanker. Van de meer dan 200 geïdentificeerde HPV-genotypen is er minstens één verantwoordelijk voor de ontwikkeling van een infectie met hoogrisico humaan papillomavirus.12 soortenzijn door het Internationaal Agentschap voor Kankeronderzoek (IARC) geclassificeerd als kankerverwekkend (Groep 1).

Op moleculair niveau wordt HPV-gemedieerde carcinogenese voornamelijk aangestuurd door de virale oncoproteïnen E6 en E7. E6 bevordert de afbraak van het tumorsuppressoreiwit p53, terwijl E7 het retinoblastoomproteïne (Rb) functioneel inactiveert, wat leidt tot ontregeling van de celcyclus en kwaadaardige transformatie.
3.Door de WHO aanbevolen screeningsstrategieën
De Wereldgezondheidsorganisatie beveelt HPV-nucleïnezuurtesten (NAT) aan als de voorkeursmethode voor primaire screening ter preventie van baarmoederhalskanker.
Algemene bevolking:HPV DNA- of mRNA-gebaseerde NAT's
Vrouwen die leven met hiv:HPV DNA-gebaseerde NAT's
Screeningintervallen:
Vrouwen van 30-65 jaar: elke 5-10 jaar
Vrouwen met hiv: elke 3-5 jaar
Vergeleken met cytologische methoden, toont HPV-testen aan dat...hogere gevoeligheiden biedteen superieure negatieve voorspellende waardewaardoor langere en kosteneffectievere screeningsintervallen mogelijk worden.
4.WHO-doelprofiel voor HPV-screeningstests
De WHO heeft eenDoelproductprofiel (TPP)voor HPV-screeningstests die bedoeld zijn voor gebruik in gedecentraliseerde en resourcebeperkte omgevingen.[1]
De belangrijkste kenmerken zijn:
- Compatibiliteit met zelf verzamelde monsters
- Detectie van meerdere HPV-genotypen met een hoog risico (≥12 typen)
- Bediening door personeel zonder laboratoriumopleiding
- Resultaten beschikbaar tijdens één enkel consult
Deze criteria ondersteunen diagnostische tests op de plaats van zorg en "screen-and-treat"-strategieën.
5.Een volledig geautomatiseerd platform voor de detectie van HPV met een hoog risico.
Het AIO800-systeem van Macro & Micro-Test biedteen volledig geautomatiseerde workflow van monster tot antwoordHet integreren van nucleïnezuurextractie, -amplificatie en -detectie in overeenstemming met de door de WHO aanbevolen screeningsstrategieën.

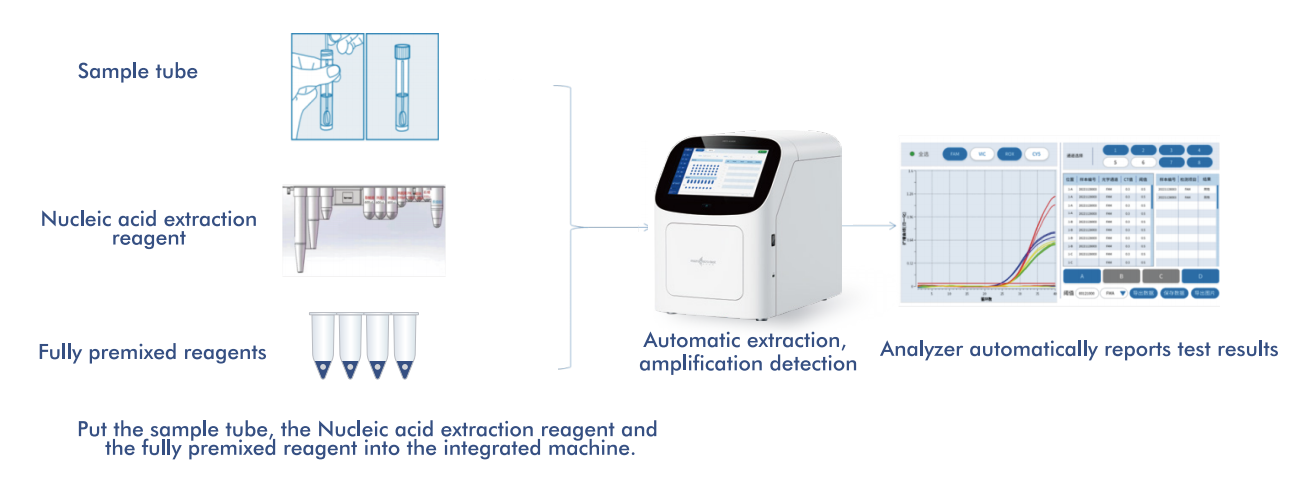
5.1 Geautomatiseerde workflow van monster tot antwoord
Het platform integreert nucleïnezuurextractie, -amplificatie en -detectie in één gesloten systeem, waardoor minimale tussenkomst van de gebruiker nodig is. Dit ontwerp:
- -Vermindert de afhankelijkheid van gespecialiseerd laboratoriumpersoneel
- -Minimaliseert procesvariabiliteit en het risico op besmetting
- -Maakt implementatie in gedecentraliseerde zorgomgevingen mogelijk
Tegelijkertijd maakt de hoge doorvoercapaciteit het mogelijk om het systeem in gecentraliseerde laboratoria te gebruiken, waardoor grootschalige screeningsprogramma's mogelijk worden.
5.2 Brede genotyperingsdekking
Het systeem detecteert 14 HPV-typen met een hoog risico, waaronder alle 12 kankerverwekkende typen die door IARC zijn geclassificeerd (HPV16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58 en 59), evenals HPV66 en HPV68.
Belangrijk is dat het biedttype-specifieke genotyperingresultaten die risicostratificatie en een nauwkeuriger klinisch beleid mogelijk maken.
5.3 Analytische gevoeligheid en klinische implicaties
Met een detectielimiet van 300 kopieën/ml is het systeem in staat om HPV-infecties op laag niveau te identificeren die bijdragen aan:
- -Vroegere opsporing van klinisch relevante infecties
- -Verbeterde negatieve voorspellende waarde
- -Ondersteuning voor langere screeningsintervallen
5.4 Ondersteuning voor zelfafname
Het platform is compatibel met beideuitstrijkjes van de baarmoederhals en zelf afgenomen urinemonstersin lijn met de aanbevelingen van de WHO om de belangrijkste belemmeringen voor deelname aan screeningsprogramma's aan te pakken, waaronder:
- - Beperkte toegang tot zorginstellingen
- - Sociaal-culturele beperkingen
Geplaatst op: 27 maart 2026
